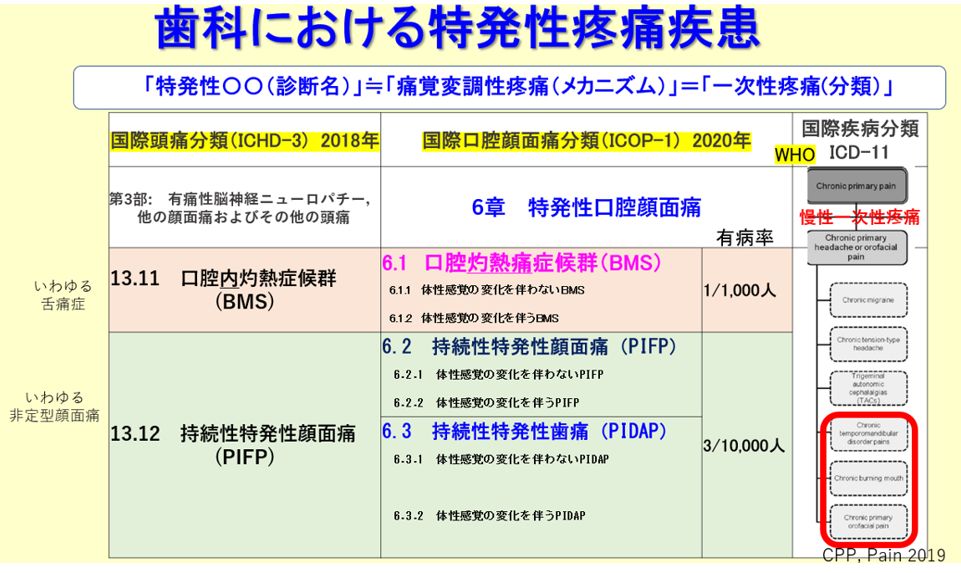
分類と特徴
「特発性(とくはつせい/idiopathic)」とは医学用語で「原因不明」を意味する用語です。口腔顔面部の特発性疼痛は、国際口腔顔面痛分類では以下の3つに分けられます(図1)。
- 口腔灼熱痛症候群(舌痛症を含む)
- 特発性顔面痛 (慢性顎関節症を含む)
- 特発性歯痛(旧:非定型歯痛)
特発性顔面痛と特発性歯痛は痛みの部位が顔面か口腔内かの違いだけで、実際は同じ病気です。日本頭痛学会分類ではこの2つをまとめて「持続性特発性顔面痛」としています。
原因は確定していませんが、脳で痛みの感じ方が変調していると考えられ、治療法(後述)は3つとも同じです。これらは稀な病気ではありません。
口腔灼熱痛症候群(Burning Mouth Syndrome :BMS)
【定義】3ヵ月を超えて,毎日、1日2時間以上持続する口腔粘膜の表層の灼熱痛あるいは異常感覚で,臨床的に明らかな原因病変を認めないものを言います。しかし、実際は覚醒時のほとんどの時間で痛みがあることが多いです。
鉄欠乏性貧血や口腔粘膜疾患(扁平苔癬など)などの、他の原因で痛みが生じている場合はBMSとはいいません。
【特徴】
- 平均受診年齢は67歳で、60歳以降に顕著に増加、9割が女性です。
- 平均病悩期間(正しく診断されて治療が開始するまで) 2年
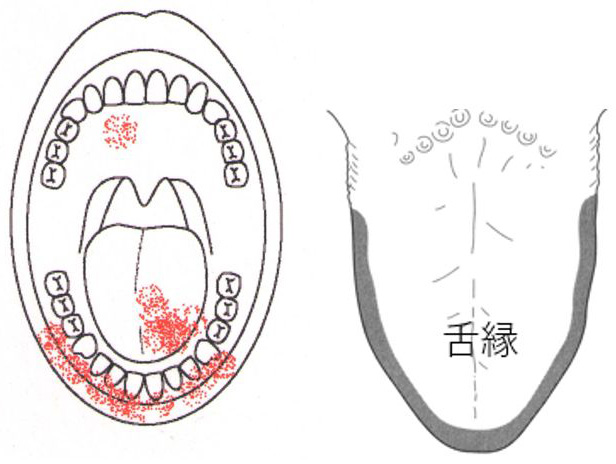
- 痛みは、舌尖部、硬口蓋、歯肉、下口唇、咽頭部(多い順)と口腔粘膜のどこにでも生じます。痛みが舌に限局している場合は特に「舌痛症」と言います。
- 痛みの部位は通常、両側にまたがります。
- 「食事をしている最中には痛みを感じない」という大きな特徴があります。舌に本当に傷があるなら食事中が一番痛いので、ここが鑑別ポイントになります。
- 幻味(口中にずっと金属味、塩味がするなど)や味覚異常を伴うことがあります。
- 発症の契機には心理的要因が関与することが多く、3-4割以上にうつ病か不安症の既往があると報告されています。
特発性顔面痛 (慢性顎関節症を含む)
【定義】3ヵ月を超えて,毎日、1日2時間以上持続する顔面痛を言います。しかし、実際は覚醒時のほとんどの時間で痛みがあることが多いです。
【特徴】
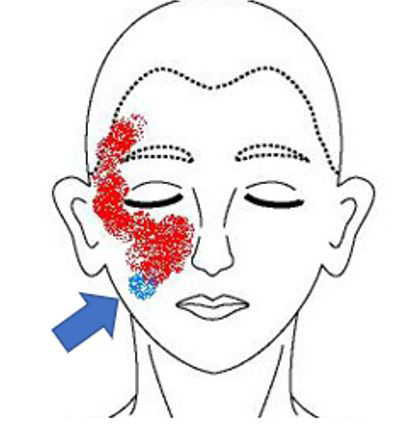
- 4-50代の女性に多い疾患です。
- 中顔面に痛みがあることが多く、慢性骨髄炎や上顎洞炎との誤診が多いです。
- 顔面のみが痛む場合と、特発性歯痛との合併の場合があります。
特発性歯痛(旧:非定型歯痛)
【定義】3ヵ月を超えて,毎日、1日2時間以上持続する原因不明の歯痛を言います。しかし、実際は覚醒時のほとんどの時間で痛みがあることが多いです。痛みは歯あるいは歯を支える骨の部分に起こります。
【特徴】
- 平均受診年齢55歳、9割が女性です。
- 正しく診断されるまで平均4-5年かかっています。
- 7割が歯科治療がきっかけで発症*
- 食事の時には痛みは改善するため、食事には支障がありません(鑑別ポイント)
- 3-4割以上に精神疾患の既往(うつ病・不安症)
【歯科治療は無効】
- 痛みの部位がきわめて明瞭なため患者さんには「この歯だ!」「これさえ抜いてもらえば痛みは止まる!」という思いが強く歯科治療を希望します。
- 歯科医は、歯には原因が見つからないながら、なんとか痛みをコントロールしようとして、神経を抜いたり、根の治療をしたり、最終的には抜歯を行うなど、歯科治療が繰り返されるます。
- しかし抜歯をすると、痛みは隣の歯に拡大したり、離れた歯に移動したりします。
痛みの原因:痛覚が変調している可能性
痛みの原因はまだはっきりわかっていません。特に
- BMSに関しては、末梢の神経障害性疼痛であるという研究が盛んでしたが、感覚脱失やアロディニアなどの神経障害には必ずあるはずの症状を伴わないこと、両側性であることが多いことなどの矛盾点が指摘されています。
- 2017年に国際的な痛み研究の総本山であるIASP(国際疼痛学会)が、侵害受容性疼痛(けがによる痛み)、神経障害性疼痛(神経痛)に次ぐ第3の痛みのメカニズムとして、脳で痛みの感じ方が変調しておこる「痛覚変調性疼痛(nociplastic pain)」の概念を発表してからは、これらの痛みは痛覚の変調によって生じるという考え方が台頭してきました。
- 2018年に発表されたICD-11(国際疾病分類)ではBMSは慢性一次性疼痛(痛覚変調性疼痛)として記載されています(図1)。
- 特発性歯痛は、BMSよりもはるかに研究が少なく、BMS同様、神経障害性疼痛と考えられてきましたが、やはり2020年に発表された、ICOP(国際口腔顔面痛分類)では痛覚変調性疼痛の可能性が示唆されています。
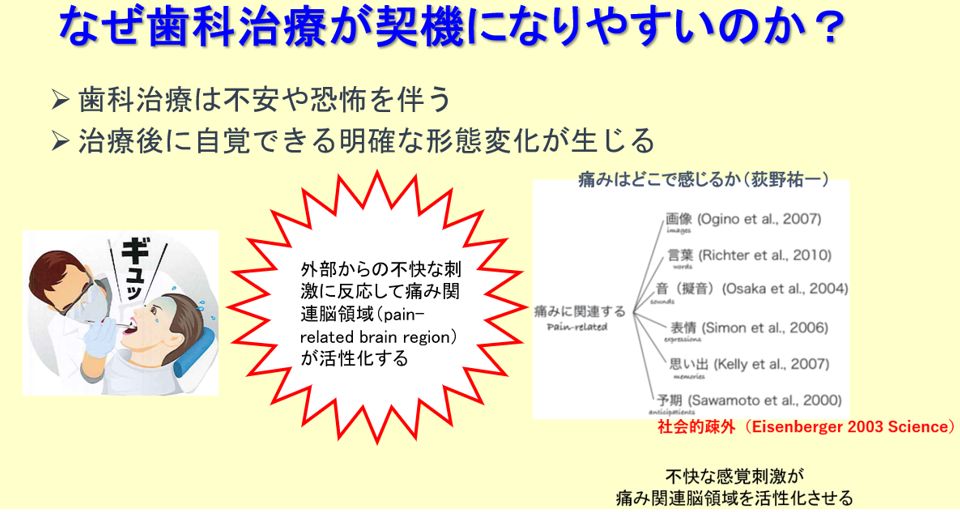
- 実際に体に「痛みの刺激」が加わらなくても、外部からの不快な刺激に反応して痛み関連脳領域が活性化する」というこのあたりの研究はこの30年くらい脳科学の領域からの膨大な研究の蓄積があります。図4の右図は香川大学医学部麻酔科の荻野雄一教授の論文「痛みはどこで感じるか(2012)」からの引用です。荻野教授は2007年の画期的な論文で「たとえ侵害受容情報が無くとも,ヒトは実際に痛みを感じることはできるし,その際の脳活動は痛み関連脳領域の活発化を呈する」ことを証明しています(Ogino, et al., 2007)。
*荻野祐一,基礎から学ぶ麻酔科学ノート 痛みはどこで感じるか、
Anet Vol.16 No.2, 2012,P25-28
*「痛みとは何か?」(荻野祐一教授の)も参考になります。
https://psych.or.jp/publication/world084/pw07/
歯科治療がきっかけで発症したケース
特に特発性歯痛は歯科治療がきっかけで発症することが多いことが知られています。
以下は、私個人の考えですが、歯科治療が特発性歯痛の発症のきっかけになりやすい理由は、歯科治療の性質と関連しているのではないかと推察しています。歯科治療がきっかけになった患者さんは、ほとんど必ず治療に関連した恐怖や不安、不満を訴えられます。歯科治療は、意識がある状態で口の中に手や器具を入れられ、音や振動や痛みを感じ続けるため、患者さんが不安や恐怖を感じやすく、それが脳の痛みの回路を変調させ、痛みが生じるのでははないかと思います。
また、治療後には自覚できる明確な形態変化が生じるため、患者さんによっては口腔内の変化を過剰に認知して、強い違和感や不安を感じて中枢が興奮し、痛覚変調性疼痛を発症すると推察しています。
治療
- 特発性歯痛に関しては、40年以上前から「Treatableな疾患で7割以上が抗うつ薬に反応する」と報告されてきました。
- 清水病院口腔外科・口腔顔面痛外来における特発性口腔顔面痛の治療法は薬物療法と認知行動療法の2本立てで行っています。
薬物療法
- 私たちは三環系抗うつ薬の第一選択をアミトリプチリン(トリプタノール®)としています。最近では2021年のLancetの総説でも言及されている様に、英国のNICEガイドラインが、慢性一次性疼痛に抗うつ薬を推奨しています。
- 私たちの2006年の特発性歯痛30例の治療結果では、アミトリプチリンを用いると73%の患者で疼痛が消失し、疼痛消失に必要なアミトリプチリンの量は77.5mgでした。当時のUCLAのGraff-Radfordらの治療結果でも平均80mg/dayと発表されていました。
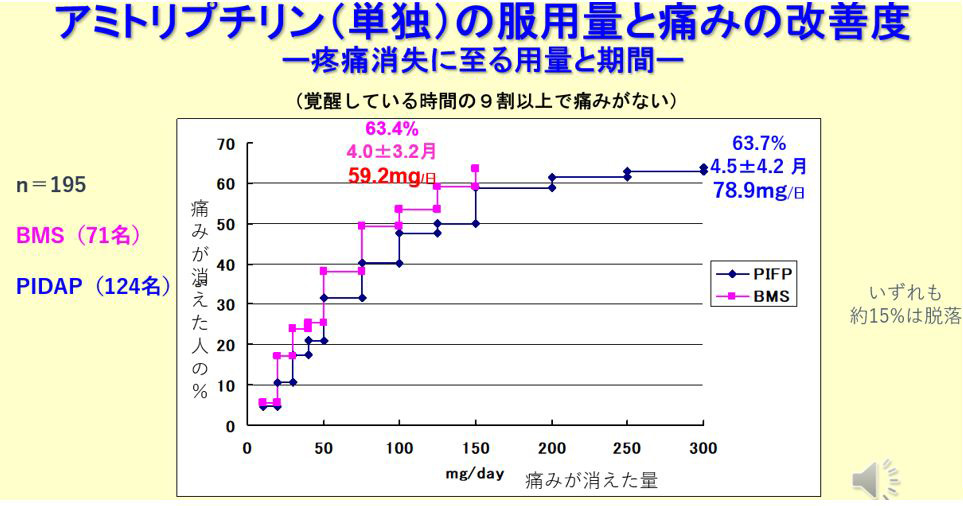
- 図5は2013年に行った特発性歯痛とBMSの195名の治療結果です。BMSは平均60mg、特発性歯痛ではやはり80mg/dayで、4か月程度で63%が疼痛消失に至ります。両者ともにほぼ同じカーブで改善していきます。
- 注意すべきは100mg以下で痛みが消えるのは50%以下だということです。増量すると副作用も強く出ますが、もし80mgで痛みが消えなければ、150mg/日までは試してみる価値があります。頭痛・顔面痛の診断と治療で国際的に有名なドイツのハンブルグ・エッペンドルフ大学医療センターでも特発性顔面痛にはアミトリプチリンが第一選択で150mg/dayまで用いることを推奨しています。(Ziegeler, 2021)
- アミトリプチリンで奏効しなかった場合でも、クロミプラミン(アナフラニール)に変更しただけで奏効することがあります。同じ三環系抗うつ薬でもノルアドレナリンとセロトニンの再取り込み阻害量が違うからだと思われます。
- また、適応外処方ですが、新規抗精神病薬を加えることで、もう1割くらい奏功率が上がります。
- 全く無効と言うことはむしろ稀です。
- 三環系抗うつ薬は口渇、眠気、立ちくらみなどの副作用があり、飲みやすい薬ではありません。脱落は15%程度あります。
認知行動療法
資料
本ページの詳細については、以下の論文に書きましたので、検索してDLしてください。
➀歯科における痛覚変調性疼痛~特発性口腔顔面痛と三環系抗うつ薬を用いた薬物療法について~:井川 雅子 日本口腔顔面痛学会雑誌 2024
➁口腔内特発性疼痛と三環系抗うつ薬の使い方:井川 雅子、山田和男 日本口腔顔面痛学会雑誌 2010